פטרת העור
פטרת העור (dermatophytosis) היא מחלה זיהומית שטחית של העור, שמחולליה הם קבוצת פטריות קרטינופיליות (אוהבות חומר קרן), הנקראות דרמטופיטים.
הדרמטופיטים מסוגלים לחדור לרקמות המכילות קרטין, כלומר: לעור, לשיער ולציפורניים, הן באדם והן בבעלי החיים. בקבוצה זו ידועים כיום יותר מ ־ 40 זנים שונים של פטריות, שאפשר למיין אותן לשלושה סוגים:
א. פטריות הפוגעות בעור ובציפורניים בלבד. זנים אלה קרויים אפידרמופיטון (Epidermophyton).
ב. פטריות הפוגעות בעור, בשיער ובציפורניים, זנים ששמם טריכופיטון (Trichophyton).
ג. פטריות הפוגעות בעור, בשער ורק לעתים נדירות בציפורניים, זנים הקרויים מיקרוספורום (Microsprum).
המחלות שמחוללים דרמטופיטים נקראות tinea. שם זה, שפירושו תולעת עץ, ניתן לפני מאות שנים למחלות הנגרמות על ידי דרמטופיטים, כיוון שלפנים רווחה הסברה, שהגורם למחלת הפטרת בעור הוא סוג מסוים של תולעת. סברה זו נולדה ממראהו האופייני של נגע הפטרת, שבשוליו מופיעות צורות קשתיות המזכירות מאוד את תוואי חתירתן של התולעים בעץ. כיום אנו יודעים בוודאות שאת הנגע מחוללת פטרייה, אך מסיבות היסטוריות נשאר על כנו השם tinea.
פטרת הגוף
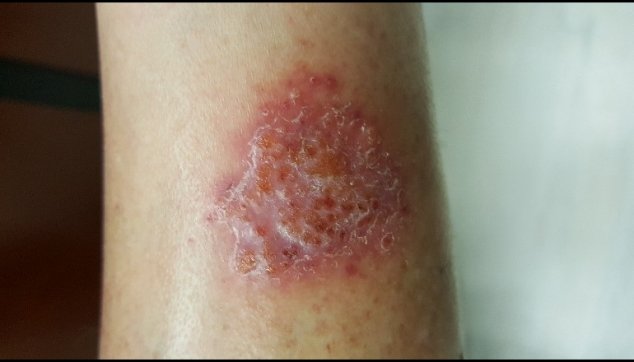
פטרת הגוף (tinca corporis) פוגעת באזורים החשופים של הגוף. היא מתאפיינת בנגעים בעלי רובד אדום ושוליים מורמים, שחלקם העליון קשקשי, ומרכז הנגע שטוח ובהיר יותר מאשר קצותיו. ראשיתה של פטרת הגוף במוקד קטן, וממנו הולך הנגע ומתפשט כלפי חוץ. הפטרת נוטה להחלים מן המרכז, ואז צורתה הקלינית היא מרכז נגע תקין, ושוליים הנראים כקשתות. לרוב מלווה פטרת זו בגרד, בדרך כלל בעקבות התפרחת הנפוצה ברוב סוגי פטרת העור.
כל סוגי הדרמטופיטים יכולים לגרום לפטרת העור, והנגעים עלולים להופיע בכל אזורי הגוף, פטרת הגוף יכולה לעבור לבני האדם גם מחיות בית כגון כלבים וחתולים, אבל אז התמונה הקלינית שונה ומאפיינים אותה רבדים עגולים כטבעות, המפוזרים במקומות שונים בגוף.
צורות ייחודיות של פטרת העור
- גרנולומה על שם מאיוכי
פטרת זו המכונה גרנולומה על שם Majocchi, מופיעה בדרך כלל באזור עור שחווה טראומה קלה, ומיקומה האופייני הוא בשוקיהן של נשים המגלחות את שער רגליהן. הפטרייה השכיחה הגורמת לסוג זה של פטרת העור היא טריכופיטון רוברום. היא חודרת דרך מעטפת השערה ומתמקמת בעומק העור תוך כדי יצירת תהליך דלקתי בעור. האבחנה נעשית על סמך משטח ישיר ותרבית (לעתים קרובות נדרשת ביופסיה). הטיפול מעיקרו סיסטמי, בטבליות למיסיל או ספורנוקס למשך כחודש ימים.
- פטרת סמויה
פטרת סמויה (tinea incognito) מופיעה כאשר אזור מסוים בגוף, שהיה נגוע בפטרייה, טופל בטעות במשחה או בקרם המכילים קורטיזון. כיוון שהקורטיזון הוא חומר נוגד דלקת, נחלשת בהדרגה התגובה הדלקתית שנוצרה בעור כנגד הפטרייה. כשתגובה זו נעלמת כליל, אין עוד אפשרות לאבחן שמדובר בפטרת העור. במילים אחרות, הקורטיזון ממסך את התמונה הקלינית של פטרת הגוף, שכן התמונה הקלינית בפטרת היא תולדה של שני גורמים: של הפטרייה ואופן התנהגותה מכאן, ושל מערכת החיסון של האדם מכאן.
במהלך הטיפול בקורטיזון הפטרייה עצמה משגשגת ומתרבה בגלל דיכוי מערכת החיסון היוצרת את התהליך הדלקתי, שמטרתו הייתה להיאבק בפטריה. כאשר מפסיקים את הטיפול הסטרואידי, מתחדש התהליך הדלקתי הטבעי, והפעם ביתר שאת, כיוון שהפעם מוטל עליו להיאבק בכמויות גדולות מאוד של פטריות. בשלב זה נראית פטרת העור במלוא עצמתה. הטיפול מבוסס כמובן בראש ובראשונה על הפסקת הטיפול בקורטיזון. בד בבד עם זאת יש להתחיל בטיפול אנטי־פטרתי מקומי ולעתים אף סיסטמי.
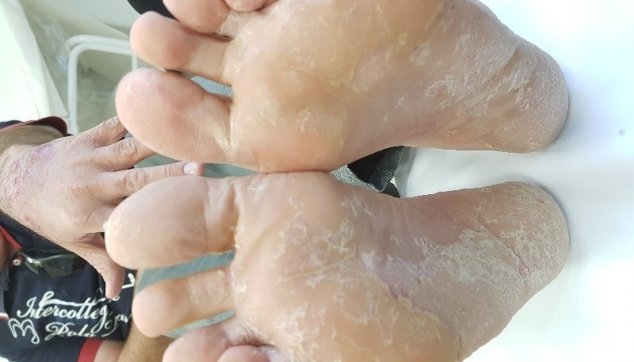
- פטרת הרגל
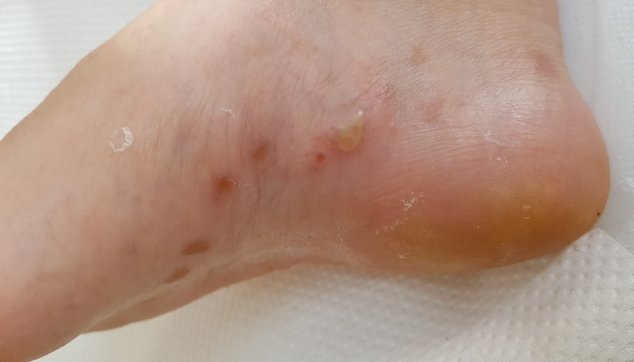
פטרת הרגל (tinea pedis), המכונה בפי העם אקזמה, היא המחלה הפטרתית השכיחה ביותר, ובכלל היא אחת ממחלות העור הנפוצות בעולם. לרוב היא פוגעת בעור שבין אצבעות הרגליים, כשהרווח בין האצבע הרביעית לחמישית הוא המועד ביותר לפורענות, אבל פטרת זו יכולה להתפשט אל כל כף הרגל ולעתים לעבור גם אל הציפורניים.
לפטרת הרגל שלוש צורות קליניות:
1. הצורה הראשונה, שהיא גם הקלה ביותר, באה לידי ביטוי בקילוף ובקשקשים. היא מתחילה בין אצבעות הרגליים ומתפשטת אל מדרך כף הרגל ואל צדי ברגל. צורת התפשטותה מזכירה את צורתן של נעלי המוקסין.
2. הצורה השנייה דלקתית יותר, והיא מתבטאת ברובד אדום קשקשי, שבשוליו נראות לפעמים שלפוחיות קטנות, שחלקן מוגלתיות.
3. הצורה השלישית פוגעת כמעט אך ורק בכפות הרגליים ומאופיינת בעור עבה מאוד וגס, שבתוכו שוכנות הפטריות, תנאי חום, חושך ולחות, הנובעים מהצטברות זיעה בתוך נעליים סגורות, יוצרים קרקע נוחה מאוד להתיישבות הפטריות, מאחר שהלחות והזיעה ממסות את השכבות הקרניות העליונות של העור ובכך הן מועילות לפטריות.
בפטרת זו אפשר לטפל בדרכים שונות, החל במשחות וכלה בכדורים, אך כמו במפגעים בריאותיים רבים, הטיפול הטוב ביותר הוא טיפול מונע: לאחר הרחצה יש לנגב היטב את כפות הרגליים ואת הרווחים שבין הבהונות, וכן יש להימנע מנעילה ממושכת של נעליים סגורות ואטומות.
עם זאת ראוי להדגיש, שהידבקות בפטרת תלויה מאוד בנטייה גנטית. ידוע לנו כיום, שאנשים מסוימים לעולם לא יידבקו בפטרת, ואחרים יידבקו בה למרות כל אמצעי הזהירות.
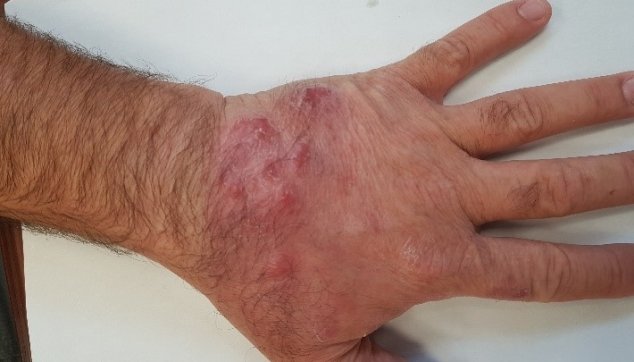
פטרת היד
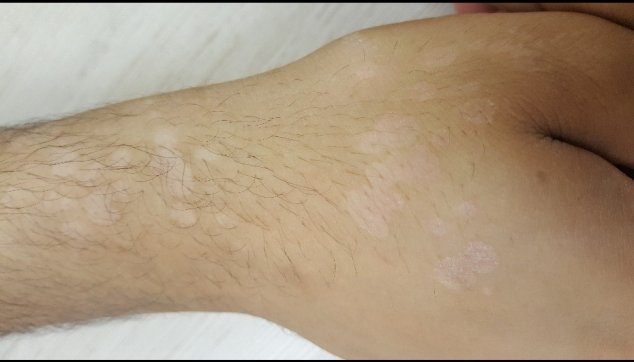
פטרת היד (tinea manuum) מאופיינת בפגיעה ביד אחת בלבד, ורק בחלק קטן מן המקרים נצפית פגיעה בשתי כפות הידיים.
מבחינה קלינת נראית כף היד מעט אדמדמה ומכוסה קשקשים קמחיים עדינים. בדומה לפטרת כף הרגל, לא ניתן לראות את הגבולות האופייניים הנראים בפטרת הגוף, אך כאשר הפטרייה נודדת מכף היד אל גב כף היד, נראה בבירור גבול חד בין העור הנגוע לעור הבריא.
יש שמעורבות גם אחדות מציפורני היד, ולעתים רחוקות נוגעות כל ציפורני היד. במרבית המקרים של פטרת היד או פטרת ציפורני היד נמצא מעורבות כלשהי של פטרת כפות הרגליים או פטרת ציפורני הרגליים.
פטרת המפשעה
פטרת המפשעה (tinea cruris) היא נגע נפוץ מאוד, המאופיין בדרך כלל בדברים שטוחים, לא סימטריים, שגבולותיהם ברורים וחדים, שוליהם מורמים ומודגשים, ומרכזם בהיר יותר. במקרים קשים נראים נגעי פטרת המפשעה דומים לנגעי פטרת הגוף.
יש שמחלות עור שונות מתבטאות בתפרחת באזור המפשעה, ובמקביל הן מהוות קרקע נוחה להתפתחותן של פטריות.
במקרה כזה מופיעות שתי מחלות באותו חלק גוף, ונוצר מצב העלול לבלבל רופא עור לא מיומן. לעתים קרובות קיים בלבול בין פטרת המפשעה לבין הנגע המכונה שפשפת.
הגורם לשפשפת הוא החיכוך המתמיד בין שתי הירכיים בחלקו העליון עקב קרבה אנטומית גבוהה, ורק הפסקת החיכוך תביא לריפוי, אך כידוע, אין זה מעשי.
ההבדלים בין שני הנגעים מתבטאים בכך, שבפטרת המפשעה ניכר גבול חד בשולי הרובד, וישנה נטייה להבראה במרכז הרובד, ואילו בשפשפת גבולות הרובד אינם חדים אלא מתמזגים עם העור הבריא, ומרכז הרובד מעורב במידה רבה.
לעתים ייתכן שהחולה סובל גם מפטרת המפשעה וגם משפשפת. טיפול נאות כנגד הפטרת יפתור את החולה מעונשה של זו אך לא יפתור את בעיית השפשפת.
הצורה היבשה
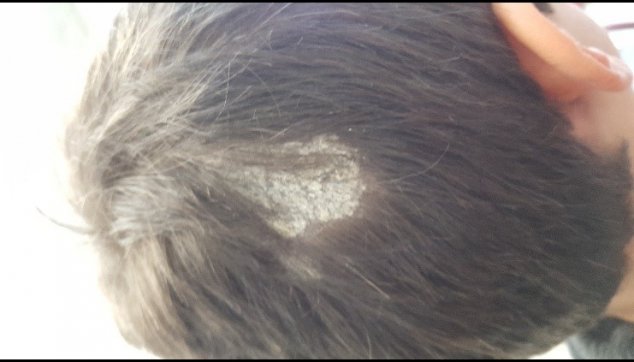
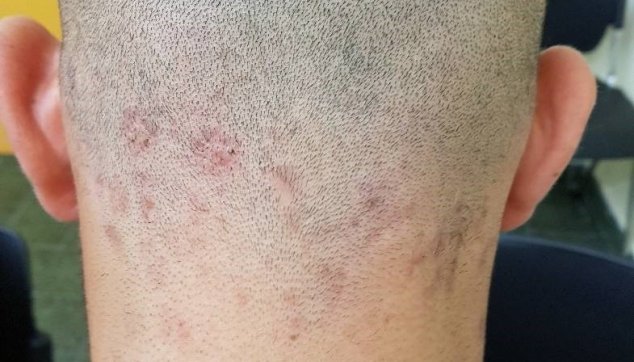
הזנים האנתרופופיליים, כלומר: זני הפטריות המעוברים מאדם לאדם, פוגעים בדרך כלל בגוף השערה. סוג פגיעה זה בתוך גוף השערה, המכונה אנדותריקס (endotnrix), גורם לשערה להישבר סמוך מאוד לקו הקרקפת. אם שערו של הילד שחור, ועל קרקפתו נראות נקודות שחורות המבצבצות מבעד לקשקשים לבנים קמחיים, נקראת המחלה black dots tinea. בילד בהיר שער מכונה המחלה blond dots tinea.
סוג אחר של פטרייה פוגע בחלקה החיצוני של השערה. פטרייה מסוג זה שייכת לקבוצה של פטריות המעוברות לאדם מבעלי חיים (הזנים הזואופיליים) או מן האדמה (הזנים הגיאופיליים). פגיעה בחלק החיצוני של השערה נקראת אקטותריקס (ectothrix), והיא גורמת לשערה להישבר לרוב בגבוה של שניים־שלושה מילימטרים מעל לקו הקרקפת.
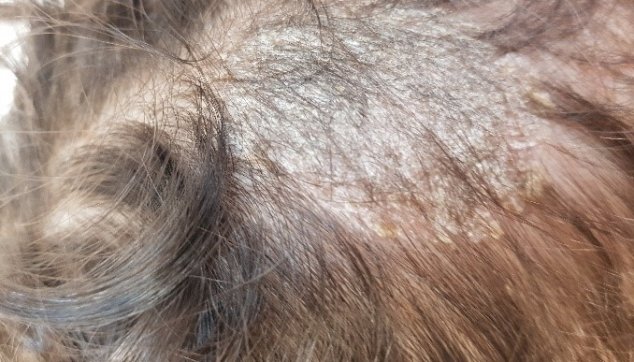
התמונה הקלינית היא אזורים דלילי שער ועור קרקפת מעט אדום ומכוסה קשקשת לבנה.
במתחם שטח העור הפגוע נראה שער גזוז (מכאן שמה העממי של המחלה, גזזת). אם ננסה לתלוש שער מאזור מדולל שער זה, הוא ייתלש בקלות. למחלה זו יכולים להיות מוקד אחד או יותר.
הצורה הרטובה
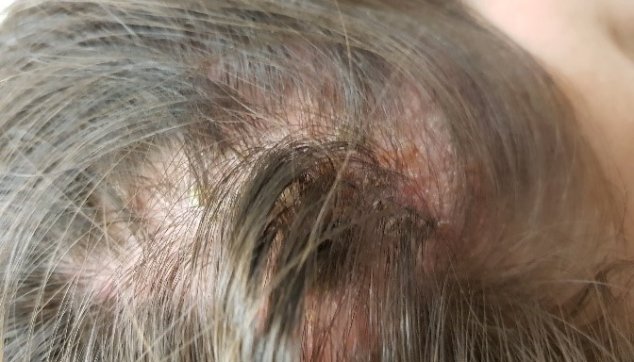
הצורה הדלקתית (הרטובה) נקראת kerion celsii, ולרוב היא מועברת לאדם מבעלי חיים. מאפיינים אותה נגעים דלקתיים בצורת רובד בצקתי־דלקתי מורם, העתיד להזדהם בהמשך. טיפול יביא להיעלמות הפטרת, אך הזנחת הפטרת בצורתה הרטובה ללא טיפול עלולה לגרום הצטלקות והופעת קרחת צלקתית (cicatricial alopecia). קרחת צלקתית היא תוצאה של תהליך דלקתי בעור הקרקפת, המחולל נזק בלתי הפיך לשורשי השער ולעור. בסופו של תהליך זה נוצרת צלקת, שמרקם העור שלה לא אחיד למראה ומחוספס למגע. בשטח הצלקת מתדלדל השער,ולעתים עד כדי התקרחות.
פטרת הקרקפת - יערת
יערת (favus) היא סוג מסוים של פטרת הקרקפת הנגרמת על ידי זן ייחודי של פטרייה, ושמה טריכופיטון שונלייני (Trichophyton sehonleini). לעתים נדירות עלולה פטרת זו לפגוע גם בציפורניים ובעור. בניגוד לפטרת הקרקפת הפוקדת כמעט אך ורק ילדים, עלולה יערת לפגוע בכל בכל קבוצת גיל. היא הנפוצה יותר באוכלוסיות ברמת היגיינה נמוכה, ומגורים בתנאי צפיפות מביאים להידבקות בין בני המשפחה. היערת, שלא כפטרת הקרקפת, אינה נוטה לחלוף עם השנים. מבחינה קלינית מתבטאת היערת ברובד אדום על פני הקרקפת, והשער שעליו מגובש לצברים של אלומות שער (scutula) נגועות בפטרת וחסרות ברק.לצברים הללו דבוקים קשקשים וחומר קרן, והם מדיפים ריח אופייני המזכיר ריח של שתן עכברים. בהעדר טיפול עלול זיהום פטרתי זה להותיר קרחת צלקתית.
פטרת הזקן
התמונה הקלינית המצטיירת בפטרת הזקן (tinea dardae) דומה לזו של פטרת הקרקפת בצורתה הדלקתית, הרטובה (kerion celssi) , אך מדרך הטבע היא פוקדת רק מבוגרים, ולא ילדים. קיימת צורה נוספת של פטרת הזקן הדומה לפטרת הגוף. זוהי צורה שטחית, מרכז הרובד נראה בריא, ואילו שולי הרובד מורמים ומודגשים. גם כאן השער שבור.
פטרת הפנים
נגע מידבק זה מוגדר כפטרת הפנים (tinea faciei) , אם הוא מופיע בחלק הגבוה של הלחיים בבני שני המינים בכל הגילים, ובלחיים ובסנטר רק בנשים וילדים, כלומר: פטרת הפנים מיוחסת רק לאזור הפנים שאין בו שיער גס: אילו פגעה באזור צמיחת הזקן, הייתה מוגדרת כפטרת הזקן. התמונה הקלינית מראה שטח עור אדמדם מכוסה קשקשים עדינים (שלעתים קשה להבחין בהם). שולי הרובד הפטרתי מורמים ובולטים. במקרים פחות טיפוסיים קשה לראות את שולי הרובד הפטרתי.
במקרים רבים קשה לאבחן שאכן מדובר בפטרת הפנים, ולכן יש שהחולה מקבל טיפול שגוי במשחות המכילות קורטיזון. משחות מסוג זה מביאות בתחילה לשיפור אך בהמשך מתפרצת הפטרייה, ואז קל יותר לאבחן את המחלה.
טיפול בפטרת עור
הטיפול בפטרת יכול להיות מקומי או סיסטמי (בתרופות דרך הפה), אולם בסוגי הפטרת הנמנים להלן עדיף לטפל באופן סיסטמי:
1. פטרת הציפורניים, בעיקר אם נוגעות יותר משלוש ציפורניים.
2. פטרת הקרקפת.
3. פטרת של כפות הידיים או כפות הרגליים.
בשאר המקומות בגוף אפשר להסתפק בטיפול מקומי, אך אם הפטרת מפושטת בגוף, מומלץ טיפול סיסטמי.
טיפולים סיסטמיים בפטרת העור
הטיפולים הסיסטמיים בפטרת נחלקים לשתי קבוצות גדולות: טיפולים מהדור הישן וטיפולים מהדור החדש (השמות בסוגריים הם שמותיהן המסחריים של התרופות). עם הטיפולים מהדור הישן נמנים גריזאופולבין (גריפולין) וקטוקונזול (ניזורל), שלא נרחיב עליהם את הדיבור.
עם הטיפולים מהדור החדש נמנות שלוש תרופות:
1. איטראקונזול (ספורנוקס)
2. טרבינפין (למיסל, טרבינפין טבע)
3. פלוקונזול (טריקאן)
איטראקונזול (ספורנוקס)
תרופה זו, שצברה כבר 30 שנות ניסיון בשוק העולמי, שייכת לקבוצת הטריאזולים (קבוצה אנטי־פטרתית חדשה). היא בעלת טווח רחב, כלומר: מכסה מגוון רחב של פטריות לסוגיהן השונים: דרמטופיטים, שמרים ועובש. התרופה נספגת היטב בקיבה מלאה, ולכן מומלץ לקחת אותה מיד לאחר האוכל. ישנם שני אופנים לנטילת התרופה:
שתי כמוסות ביום(כל אחת במינון של 100 מ"ג), בסך הכל 200 מ"ג ביום, למשך שלושה־ארבעה חודשים תלוי בחומרת המצב.
יתרונה של תרופה זו בכך שהיא נשארת בחומר הקרן של הציפורן למשך מספר חודשים (לפי מאמרים שונים בספרות הרפואית, אפילו עד תשעה חודשים).
3%-5% מן המטופלים סובלים מתופעות הלוואי של התרופה, שהן כאבי בטן, כאבי ראש, עייפות, תפרחות שונות ועלייה באניזמי כבד.
חשוב לציין ולהדגיש שתופעות אלה הן בד"כ כמעט חסרות משמעות ורובן הגדול הפיכות בדרך כלל. כיום מאושר הטיפול בתרופה רק מגיל 12 שנים ואילך.
בגלל משך הטיפול הארוך יחסית (שלושה עד ארבעהשבועות - מספר חודשים) מומלץ מעקב של בדיקות דם עוקבות.
במהלך תקופת הטיפול. שיעור ההצלחה של הטיפול זה בפטרת הציפורניים נע בין 75 ל־85 אחוזים.
טרבינפין (למיסל, טרבינפין טבע)
תרופה זו, השייכת למשפחת האלילאמינים (קבוצת תרופות אנטי־פטרתיות), צברה גם היא כ־30 שנות ותק בשוק התרופות. היא יעילה כנגד פטריות מקבוצת הדרמטופיטים, אך פחות יעילה כנגד פטריות שמרים ועובש.
השפעתה אינה מותנית בזמני האכילה של החולה, כלומר: היא נספגת באותה מידה עם אוכל או בלעדיו. המינון המקובל כיום הוא טבלייה אחת של 250 מ"ג ליום במשך שלושה־ארבעה חודשים תלוי בחומרת המחלה.
גם כאן 3%-5 סובלים מתופעות הלוואי של תרופה זו, ובהן כאבי בטן, כאבי ראש, בחילות, תפרחות שונות ועלייה באניזמי כבד, הן נטולות משמעות, וכולן הפיכות.
גם כאן הגיל המינימלי המאושר לטיפול הוא 12 שנים, ודרוש מעקב של בדיקות דם בתקופת נטילת התרופה בגלל משך הטיפול (שבועות - מס' חודשים).
פלוקונזול (טריקאן)
תרופה זו, הנמנית עם קבוצת הטריאזולים, רושמת גם היא לזכותה ותק של כ־20 שנות שימוש. הודות לטווח הטיפול הרחב שלה היא יעילה מאוד כנגד דרמטופיטים, שמרים ועובש. אפשר ליטול אותה ללא כל קשר לאוכל.
התרופה משווקת בסירופ ובכמוסות במינונים של 50, 100, 150, ו־200 מ"ג. המינון המקובל הוא 150 עד 300 מ"ג, אחת לשבוע.
השפעתה של על פטרת הציפורניים קטנה יותר מהשפעת התרופות ספורנוקס או למיסיל, אך היא יעילה דיה כנגד פטריות שונות של הגוף, ובהן קנדידה של הנרתיק.
יתרונה של תרופה זו בכך שנוטלים אותה רק אחת לשבוע, אך חסרונה הוא משך הטיפול הארוך לפטרת הציפורן, העשוי להגיע עד שנה תמימה. תופעות הלוואי של התרופה דומות לאלה של ספורנוקס.
קיימים בשוק תרופות הניתנות דרך הפה שאינן נכללות בסל התרופות והן ניתנות במקרה והתרופות הקונבנציונליות לא משפיעות: תרופות כמו- ווריקונזול, אלבקונזול, פוסקונזול, ועוד.
מיתוסים
מסיבות בלתי ברורות רווחת בציבור הדעה הבלתי מבוססת, שתרופות נגד פטריות מסוכנות לבריאות ופוגעות בכבד. כדי להפריך דעה זו מן הראוי להבהיר ראשית, שהמושג הכללי "תרופות נגד פטריות" כולל בתוכו מספר רב של תרופות שונות, שאין בין מרכיביהן שום דבר משותף (בדיוק כמו שהמונח "מחיר הרכב" מאגד תחתיו הן מכוניות שמחירן אלף שקל והן כאלה שמחירן מאה אלף שקל), ולכן אין להסיק מסקנה כה גורפת לגבי כלל התרופות נגד פטריות.
שנית, אלה ה"מאשימים" את התרופה בפגיעה בכבד, צריכים לשאול את עצמם, מי בכלל היה מאשר תרופה לשימוש, ועוד למחלה קלה כפטריות בציפורניים, במחיר פגיעה באיבר חיוני כמו הכבד!
הרי אין צורך בידע ברפואת עור כדי להבין, שתרופה נגד פטריות לא הייתה מאושרת לשימוש אילו היה נזקה עולה על תועלתה.
טיפול מקומי בפטרת הגוף
קיים מגוון רחב מאוד של תכשירים לטיפול אנטי פטרתי, וכדי לבחור את התכשיר הרפואי לחולה על רופא העור לשקול מספר גורמים: מהי יעילות התכשיר: מה האפשרות שהשימוש בו יגרום למטופל דלקת עור או אלרגיה: מהו הצפי להיענותו של החולה לטיפול המסוים.
התכשירים לטיפול מקומי בפטרת מצויים בצורות שונות: תמיסות, משחות, קרמים, תרסיסים ואבקות, והבחירה ביניהם תיעשה בהתאם למקום הפגיעה. כך, למשל, לטיפול בעור הגוף יש להשתמש בקרם או במשחה ולטיפול בציפורניים מתאים השימוש בנוזל. גם אופי הפגיעה והיקפה מהווים שיקול בבחירת סוג התכשיר. כדי לטפל, למשל, בדלקת רטובה נשתמש בקרם, ולטיפול בפריחה מפושטת מתאים השימוש בתרסיס. תדירות הטיפול בתכשירים המקומיים היא בדרך כלל פעם עד פעמיים ביום עד להיעלמות סימני הפטרת.
התכשירים לטיפול מקומי בפטרת העור
- אימידזולים הם משפחת תרופות אנטי־פטרתיות המעכבות את צמיחת הפטרייה. בין התכשירים היעילים ביותר, כולם קרמים, נמצאים האימידזולים האלה (בסוגריים רשומים השמות המסחריים):
- מיקונזול ניטרט (דקטרין)
- קלוטרימזול (אגיסטן)
- ביפונזול (אגיספור)
- ניזורל (קטוקונזול)
האימידזולים יעילים בטיפול בפטרת העור (דרמטופיטוזיס), בקנדידה ובפטריית הקיץ. רובם נמצאים בשוק בשילוב עם סטרואידים, ומקצתם אף משולבים עם אנטיביוטיקה. אם קיים בעור גם תהליך דלקתי, מומלץ טיפול בתכשיר אנטי־פטרתי משולב עם סטרואיד חלש או בינוני. אם מעורב בנגע גם מרכיב זיהומי, מומלץ שילוב עם אנטיביוטיקה עד לשיפור המצב, ואחר כך מומלץ להמשיך רק בטיפול מקומי אנטי־פטרתי.
עם התכשירים המשולבים נמנות תרופות אלה (בשמותיהן המסחריים):
פוליקוטן, קרם נוגד פטריות, אנטי־בקטריאלי ונוגד דלקת.
דרמקומבין, משחה או קרם נוגדי פטריות (נגד קנדידה), נוגדי דלקת ואנטי־בקטריאליים.
הידרואגיסטן, קרם המכיל סטרואיד בינוני עם תכשיר אנטי־פטרייתי.
קומאגיס, קרם מצוין בעל אפקט פוטנטי, המשלב סטרואיד בינוני עם התכשיר האנטי־פטרתי ביפונזול. שילוב תכשירים מומלץ מאוד לטיפול בפטרות גוף כגון אלה שבין בהונות הרגליים או במפשעה, הוא קומאגיס בבוקר, ובערב קרם נקי נגד פטריות - כגון מנטקס (להלן, בקבוצה 3). אחרי מספר ימי טיפול מובטחות תוצאות מצוינות,חשוב לציין שאין להשתמש בקרם קומגיס למפסעה יותר ממספר ימים.
2. אלילאמינים
טרבינפין (למיסיל,פטיר) - קרם המצטיין באפקט פוטנטי מאוד נגד פטרת העור. הוא פועל בשני מנגנונים: האחד מעכב את צמיחת הפטרייה, והאחר קוטל את הפטרייה.
3. בנזיל־אמינים, קבוצה אנטי פטרתית חדשה הדומה לאלילאמינים.
בוטנפין (מנטקס), קרם חזק יחסית ויעיל נגד טווח רחב של פטריות.
4. ציקלופירוקס אולמין (ציקלודרם)
"פטריית שמש"
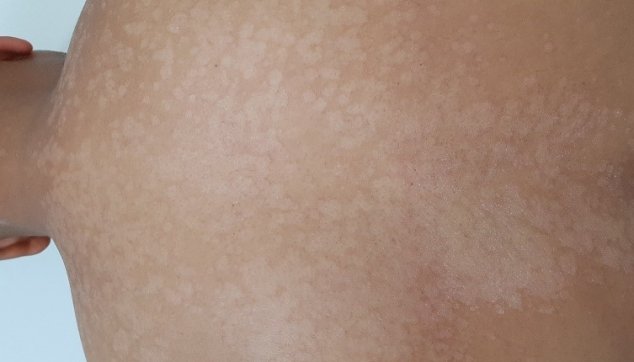
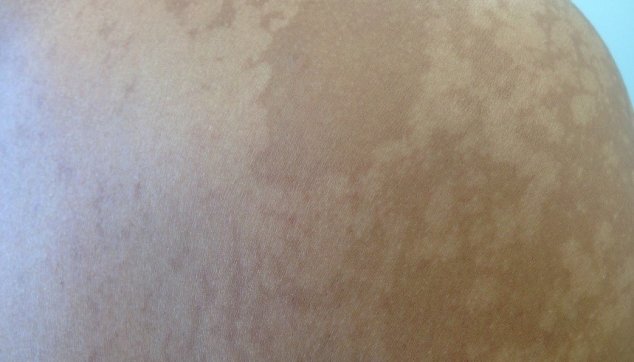
הנגע פיטיריאזיס ורסיקולור (pityriasis- חשפת, קילוף עור; versicolor- שינוי בצבע), המכונה "פטריית שמש", הוא אחת המחלות הפטרתיות השכיחות ביותר.
הגורם לה הוא פטריית השמר פיטיריוספורום אובלה (pityriosporum ovale).
מחלה זו מאופיינת ברבדים שטחיים ביותר ומתוחמים היטב, בגוונים משתנים בין לבן לחום כהה, המופיעים באזורים השמנוניים של העור, כגון החלק העליון של הגב, הזרועות, קדמת החזה, הצוואר ולעתים אף הפנים.
אם מגרדים בעדינות את הרבדים הללו, מתגלים מתחתם קשקשים עדינים ונושרים.
פטרת שטחית זו מופיעה בדרך כלל בגיל ההתבגרות, ללא הבדל בין שני המינים, והיא נדירה בילדים לפני גיל ההתבגרות ובמבוגרים בני חמישים ומעלה.
פטרייה זו קיימת כמעט בכל האוכלוסייה, אך רק אצל חלקה היא תעבור ממצב שקט (ספרופיטי) למצב של מחלה (פתוגני).
ישנן מספר סיבות למהפך זה שחל בפטרייה, ואחת השכיחות שבהן היא הרקע הגנטי של העור: מרכיבים שומניים בעור, המהווים קרקע מזון טובה להתפתחות הפטרייה.
אדם שיש לו נטייה גנטית לפטריות, גם אם יטופל כראוי ויבריא, תחזור הפטרייה ותתעורר אצלו לאחר שבועות או חודשים אחדים, ולא בעקבות הדבקה, אלא בגלל תנאים גנטיים מתאימים המעודדים את צמיחתה.
תכונה גנטית זו גורמת לכך שאנשים מסוימים סובלים באופן תדיר מפטריות, ואחרים לעומתם כמעט אף פעם אינם סובלים מהן.
גורמים נוספים המעוררים את הפטרייה הם חום, חשיפה לשמש ושימוש בשמן שיזוף. שמנוניות וחום האהובים על הפטרייה הם שילוב גרוע במיוחד.
לכן מכונה פטרת זו בשפת העם "פטריית שמש" או "פטריית הקיץ". חלק לא מבוטל מהנגועים בפטרייה זו סובלים מתופעות של גרד ועקצוץ, בעיקר בחשיפה לחום המלווה בהזעה.
רבים טועים לחשוב שהשמש היא הגורמת להיווצרות הפטרייה, אך האמת היא שהשמש והחום אינם אלא גורמים המעוררים את הפטרייה הרדומה.
אחת הסיבות לחוסר האחידות בגון העור היא שהשמש משזפת רק את העור שאינו נגוע בפטרייה, בה בשעה ששטחי העור הנגועים אינם משתזפים, כיוון שהם מוסתרים על ידי הפטרייה.
סיבה נוספת להבדלי הגוון בעור נעוצה בחומר מסוים שמפרישה הפטרייה. חומר זה, הקרוי חומצה אזלאית (azelaic acid), מעכב במידה מסוימת את ייצור הפיגמנט החום, ובמקרים אלה ייראו נגעי הפטרייה בהירים לעומת העור עצמו. גם שימוש עודף בתכשירים סטרואידיים או מחלות המדכאות את מערכת החיסון עלולים לגרום להתפרצות "פטריית השמש".
אבחנה - בדרך כלל נעשית האבחנה על סמך הממצאים הקליניים, כלומר: ברוב הגדול של המקרים די בהתבוננות מהירה של רופא עור מיומן כדי לקבוע את האבחנה. עם זאת ישנם מקרים, שדרוש בהם אבחון מעבדתי.
שתי שיטות האבחון הנפוצות ל"פטריית השמש" במיוחד הן:
1. משטח ישיר. נוטלים דגימת קשקשים מן העור ומניחים על גבי משטח זכוכית. מטפטפים על הקשקשים טיפה של KOH (אשלגן הידרוקסידי), וכעבור מספר דקות ניתן לראות במיקרוסקופ תמונה קלאסית המזכירה מראה של תערובת כדורי בשר עם ספגטי. תמונה זו קרויה "ספגטי הבשר".
2. אמצעי אבחון נוסף הוא השימוש במנורת Wood . מקרינים בחדר חשוך את אור המנורה על עור שלא נרחץ בסבון מספר שעות קודם לכן. כשהאור מוקרן, זוהר הנגע בצבע כתום בז'־צהוב האופייני ל"פטריית השמש".
- טיפול - קיימים סוגים שונים של טיפולים ב"פטריית השמש". הטיפול נקבע לפי חומרת המחלה ופיזור הנגעים בעור. הטיפולים מתחלקים לטיפול מקומי ולטיפול סיסטמי.
- טיפול מקומי - בטיפול מקומי רצוי להשתמש בשילוב של שמפו וטיפות של נוגדי פטריות. קיימת חשיבות לטיפול בשמפו, כיוון שהפטריות, אף שאינן נראות, מתקיימות על הקרקפת ובעיקר בחלקה האחורי. סוגי שמפו כמו אגיספור או ניזורל יעילים מאוד, ולאחר השימוש בהם מומלץ למרוח תכשיר אנטי־פטרתי כמו אגיספור או ניזורל. למעשה כמעט כל התכשירים האנטי־פטרתיים המקומיים יעילים כנגד "פטריית השמש". משך הטיפול מספר שבועות, ואחריו מומלץ טיפול מונע.
- טיפול סיסטמי - קיימים מספר טיפולים סיסטמיים כדלהלן :
תרופות מהדור החדש נקראות טריאזולים, ועמן נמנות:
1. איטראקונזול (ספורנוקס,איטרנול).
2. פלוקונזול (טריקאן,דיפלוקאן, פלוקנול).
לספורנוקס ולטריקאן יעילות דומה. יתרון של ספורנוקס ושל טריקאן הוא הפרופיל הבטיחותי הגבוה שלהן. כאשר מומלץ טיפול סיסטמי, רצוי לשלב אותו בטיפול מקומי. אחת התופעות, שראוי שנדון עליה כאן, היא הפרשנות של תוצאות הטיפול.
אין ספק שטיפול סיסטמי הניתן במשולב עם טיפול מקומי, יניב תוצאות מקסימליות. עם זאת אין זה נדיר שחלק לא מבוטל מהחולים (בעיקר אלה שפטריית השמש מתבטאת אצלם ברבדים לבנים) יתלוננו שהטיפול לא עזר להם, ויביאו כהוכחה את העובדה שהכתמים הלבנים לא נעלמו, או שלעתים הכתמים הלבנים אפילו בולטים יותר לעין.
ייתכן שמבחינת זווית הראייה של החולים קיים כאן צדק מסוים, אך זה אינו צדק "רפואי". הטיפול הרפואי הוא בפטרייה, ולא בכתמים הלבנים.
שכיח ביותר שאחרי הטיפול עדיין נותרים כתמים לבנים בעור, אך כתמים אלה אינם פטריות, אלא חוסר פיגמנט זמני, שייעלם, קרוב לודאי, לאחר חשיפה חוזרת לשמש.
פרופ' שמר נותן מענה גם לבעיות נשירת שיער אצל גברים ונשים.