מחלת עור פסוריאזיס
מחלת העור פסוריאזיס היא ספחת (פסוריאזיס) היא מחלת עור כרונית, ששיעור החולים בה באוכלוסייה מגיע לכשניים עד שלושה אחוזים. שמה הלועזי, פסוריאזיס, גזור מהמילה היוונית psora, שפירושה גרד.
את שם המחלה טבע הרופא היווני גלנוס בן המאה השנייה לספירה, מגדולי הרופאים בעולם העתיק. הספחת מופיעה במידה שווה בגברים ובנשים בטווח הגילים 20 עד 40 שנה בממוצע, אך ניתן בהחלט לראות אותה גם בקשישים וגם בילדים. ידוע כי קיים גורם תורשתי, אולם הסיבה שבגינה מופיעה המחלה, עודה בגדר תעלומה. בכשני שלישים מהמקרים ידוע בוודאות על קשר גנטי, וגם בשליש הנותר אין לשלול קשר כזה, כי לא תמיד ניתן לדעת מי מהדורות הקודמים סבל מספחת, מה גם שהחולים עצמם לא תמיד ידעו לייחס עור יבש במרפקים, למשל, למחלת הספחת, ולכן מבחינתם לא סבלו כלל ממחלה זו. עם זאת יש גם שהמחלה מופיעה באנשים, שבהיסטוריה המשפחתית שלהם לא היו שום חולי ספחת. כיום ידוע, שמתח נפשי מחמיר את המחלה אצל 50 אחוז מהחולים בקירוב, ויש הטוענים שמתח נפשי הוא שמביא לעתים להתפרצות הראשונה של המחלה. תרופות מסוימות עלולות להחמיר את הספחת ואפילו להאריך את משך הופעתה.
במחלת הספחת קיימים שלושה מרכיבים:
1. תהליך דלקתי בדרמיס
2. שגשוג של כלי דם בדרמיס
3. שגשוג מואץ של תאי השכבה הבסיסית באפידרמיס.
הימצאות שלושת המרכיבים הללו והקשרים ביניהם הכרחית להתבטאות הקלינית של המחלה.
ישנן עובדות רבות המורות על כך, שבפסוריאזיס קיימות הפרעות ביוכימיות ואימונולוגיות. ההפרעות הביוכימיות באות לידי ביטוי בעלייה או בירידה ברמתם של אנזימים (אלה הם חלבונים קטנים בדרך כלל, שיש להם תפקיד בזירוז או בעיכוב של תהליכים ביוכימיים) מסוימים.
בעבר, לא ברור אם שינוי הנצפה ברמת אנזימים מסוימים הוא תוצאה של המחלה או הגורם לה. במחקרים רבים על פסוריאזיס ניסו החוקרים למצוא גורם ביוכימי, שעל ידי זיהויו יהיה אפשר אולי לעכב את פעילותו, למנוע את ייצורו או לזרז את פירוקו, בשנים האחרונות נמצאו חלבונים קטנים מאוד המתווכים תהליכים ביוכימיים שונים ( ציטוקינים וכימוקינים) ובינהם TNFalfa , IL12, IL17, IL23 IL4, IL13 ועוד, ונמצא שחסימת ציטקינים שונים במחלות עור השונות יש בהם כדי לשפר אפילו ברמה גבוהה ביותר!
צורת התפרחת שונה בהחלט בין חולה אחד למשנהו, ואף משתנה עם הזמן באותו חולה עצמו. השינוי קשור לעתים קרובות לטיפול, אך גם ללא טיפול ייתכן שינוי באופי התפרחת ובעוצמתה בתקופות שונות של החיים.
התפשטות הספחת עלולה להיות פתאומית ומהירה מאוד, אך ברוב המקרים המחלה סטבילית, כלומר: יציבה, למעט שינויים קלים, ורק בחלק קטן מן המקרים ייתכנו שינויים קיצוניים במצב התפשטות המחלה. חלק לא מבוטל מהחולים מתלוננים על גרד. בין אלה יש המדווחים על שיפור בתחושת הגרד, אם בעקבות טיפול ואם בהעדר טיפול. לעומת זאת, אנשים שמחלתם לא הייתה מלווה בגרד, עלולים בהמשך לסבול ממנו.
מהלך המחלה משתנה מאוד בין חולה למשנהו, ומאופיין בתגובתיות משתנה לתכשירים ולטיפולים השונים אפילו אצל אותו המטופל.
המאפיינים והצורות השונות של הספחת
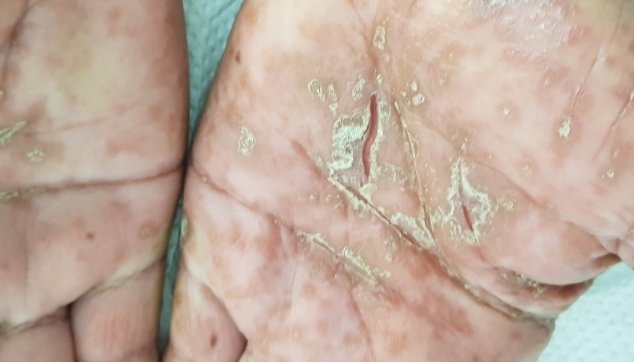
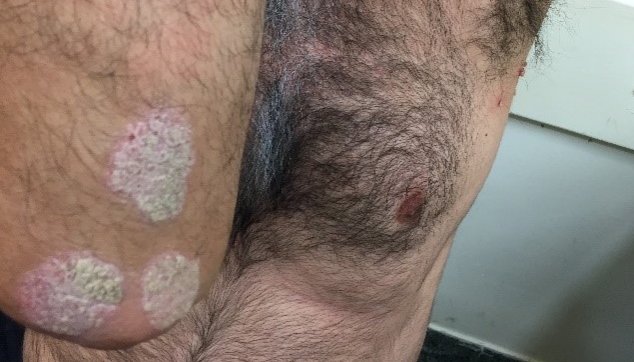
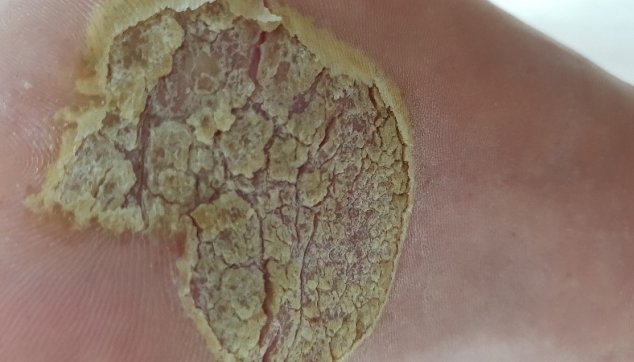
למחלת הספחת צורות שונות, אך הנפוצות בהן היא הצורה הרובדית (Plaque type). הצורה הרובדית מופיעה בדרך כלל במרפקים או בברכיים, או בשניהם גם יחד. הם מתחילים מקשרית קטנה וגדלים ומתפשטים בהדרגה. היא קרויה כך משום שבנגעים נראים רבדים מורמים מעט ומתוחמים היטב מהעור הבריא. הרבדים הפסוריאטיים מאופיינים בעור אדמדם המכוסה קשקשים בצבע לבן - אפור. לרוב, שולי הרבדים מורמים ביחד למרכז הנגע.
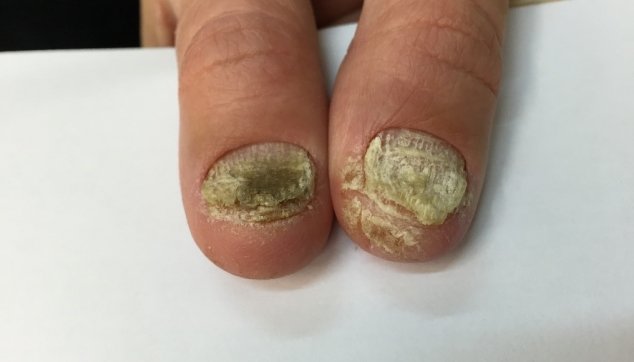
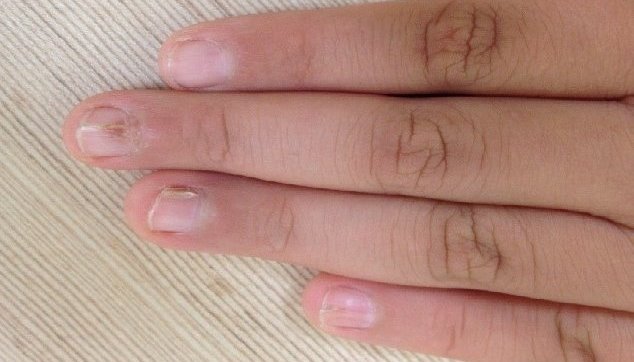
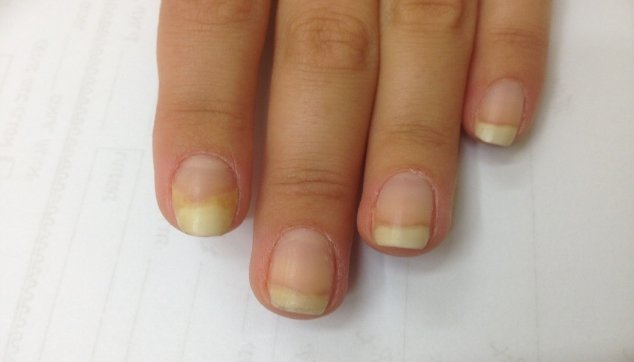
תיתכן גם צורה טיפתית של המחלה (guttate psoriasis),המאופיינת כנגעים הנראים טיפות-טיפות בד"כ ימים או שבועות לאחר זיהום חיידקי חריף, כגון דלקת גרון סטרפטקוקלית (שנגרמה ע"י החיידק סטרפטוקוק). זהו הסוג היחיד של ספחת שעשוי להגיב לטיפול אנטיביוטי שיביא לשיפור או אף היעלמות הנגעים. מעורבות הציפורניים במחלת הפסוריאסיס הינה שכיחה מאוד ומגיעה לכדי כ 90%. קיימות צורות קליניות רבות של מעורבות הציפורניים
ישנם טיפולים רבים וטובים למחלת הפסוריאזיס, הכוללים תכשירים מקומיים, טיפולים סיסטמיים וטיפולי קרינה. בשנים האחרונות חלו פריצות דרך בהבנת המנגנונים הגורמים ומחריפים את המחלה וכן נכנסו לשימוש טיפולים ביולוגיים חדשניים.